Tratar la epilepsia no consiste solo en medir cuántas crisis...
Leer másNoticias
- 4 de mayo de 2026
¿Qué ganamos y qué podemos perder con el tratamiento en epilepsia?
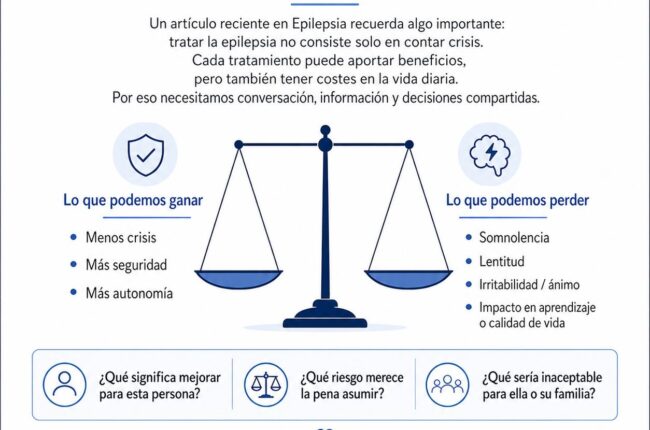
Tratar la epilepsia no consiste solo en medir cuántas crisis hay antes y después de un fármaco. Cada tratamiento tiene un posible beneficio, pero también un posible coste.
El tratamiento puede reducir crisis, pero también producir cansancio, irritabilidad, lentitud mental, cambios de ánimo o dificultades en el aprendizaje. Por eso, la decisión no puede basarse solo en una tabla de eficacia. Tiene que incorporar lo que cada persona —o cada familia— considera importante, tolerable o inaceptable.
Bajo esta premisa, el reciente artículo de Ángel Aledo, Epileptólogo y Director del Instituto de Neurociencias Clínicas, nos hace reflexionar sobre el equilibrio entre beneficio y daño, entre control de crisis y calidad de vida, el verdadero centro de muchas decisiones en epilepsia. Una reflexión que desde MDS os compartimos, y os invitamos a leer el artículo completo que aquí extractamos.
- Decidir un tratamiento no es solo elegir un fármaco. Es entender una vida, explicar riesgos y beneficios, y tomar decisiones juntos.
Porque en epilepsia no solo pensamos qué movimiento puede controlar mejor las crisis. También tenemos que preguntarnos: ¿qué coste puede tener ese movimiento para la persona?
Cuando una persona con epilepsia empieza, cambia o añade un tratamiento, solemos pensar que la pregunta principal es: “¿Qué medicamento funciona mejor?”. Pero en la vida real casi nunca es tan sencillo.
- La verdadera pregunta suele ser otra: ¿qué queremos ganar, qué estamos dispuestos a arriesgar y qué es importante para esta persona concreta?
- Porque todo tratamiento tiene dos caras. Puede reducir crisis, dar seguridad, permitir conducir, estudiar, trabajar, dormir mejor o vivir con menos miedo. Pero también puede producir somnolencia, lentitud mental, cambios de ánimo, problemas de sueño, aumento de peso, irritabilidad, dificultades de aprendizaje o esa sensación difícil de explicar: “no soy yo”.
No todas las crisis pesan igual. No todos los efectos secundarios pesan igual.
En epilepsia hablamos mucho de reducir crisis. Y es lógico: una crisis puede tener consecuencias importantes. Puede provocar caídas, accidentes, ingresos, pérdida de autonomía, miedo en la familia o limitaciones legales, como la conducción.
Pero una reducción del 50% de las crisis puede significar cosas muy distintas según la persona.
Para un adulto que pasa de veinte crisis al mes a diez, puede ser un avance enorme. Para alguien que tiene una crisis cada seis meses, pero siempre con pérdida de conciencia y riesgo laboral, quizá el objetivo sea mucho más exigente.
Y en niños ocurre lo mismo, o incluso con más matices. Para una familia, puede ser prioritario reducir crisis nocturnas porque nadie duerme. Para otra, evitar crisis con caídas. Para otra, que el niño esté más despierto, más conectado, más disponible para aprender, comunicarse o jugar.
A veces un fármaco reduce crisis, pero deja al niño más irritable, más lento o más desconectado. Entonces la pregunta no es solo “¿hay menos crisis?”, sino “¿está viviendo mejor?”
Beneficio y daño deberían hablarse juntos
Un artículo reciente en Epilepsia propone una idea muy interesante: no mirar por separado si un fármaco “funciona” y si “da efectos secundarios”, sino intentar integrar ambas cosas en una misma conversación.
El autor habla de una medida llamada Likelihood of Being Helped versus Harmed, algo así como “probabilidad de ser ayudado frente a ser perjudicado”. Dicho de forma sencilla: ¿cuántas veces es más probable que un tratamiento ayude de forma relevante que que cause un daño importante?
La idea no es convertir la consulta en una clase de estadística. Al contrario. La idea es que los números sirvan para hacer mejores preguntas humanas.
- ¿Este tratamiento tiene muchas posibilidades de ayudar?
- ¿Qué efectos adversos nos preocupan más?
- ¿Qué precio estamos dispuestos a pagar por reducir determinadas crisis?
- ¿Qué sería inaceptable para esta persona o para esta familia?
La evidencia no sustituye a la persona
La medicina basada en la evidencia no significa decidir solo por estudios. Significa unir tres cosas: la mejor información disponible, la experiencia clínica y los valores de la persona.
Y esos valores cambian mucho.
Una adolescente puede priorizar no sentirse lenta en clase. Una mujer que quiere quedarse embarazada puede priorizar seguridad reproductiva. Un adulto puede temer perder el carnet de conducir. Una persona mayor puede preocuparse especialmente por caídas o confusión.
En un niño con una epilepsia compleja, la familia puede priorizar el sueño, la alimentación, la comunicación, la conducta, la escuela, la autonomía o simplemente poder salir de casa con menos miedo. Cada decisión tiene que aterrizar en una vida real.
Por eso, empoderar no es dejar sola a la persona con la decisión. Empoderar es explicar bien, escuchar de verdad, comprobar que se ha entendido y construir juntos un plan.

Ángel Aledo Serrano
Epileptólogo y Director del Instituto de Neurociencias Clínicas – Hospital Blua Sanitas Valdebebas.
Neurólogo especializado en epilepsia y neurogenética, con amplia experiencia en la evaluación de pacientes con epilepsias complejas y trastornos del neurodesarrollo, en niños y adultos. Doctorado por la universidad Complutense y research fellow del Danish Epilepsy Center en genética de la epilepsia.
Activo en redes sociales con la visión y misión de compartir y divulgar conocimiento, y así mejorar la calidad de vida de las personas con epilepsia y sus familias.
¿Quieres compartir esta noticia?
Entradas recientes
-
¿Qué ganamos y qué podemos perder con el tratamiento en epilepsia?
-
Guía de Recomendaciones Prácticas en Enfermería en Epilepsia
-
Entrevista a la Dra. Mar Carreño en Isalud
-
Epiforward26 Tutela, curatela y patrimonio protegido
-
¿Y si tu diagnóstico no es correcto? La importancia de la evaluación profunda en epilepsia
-
Declaración Institucional Conjunta sobre el Real Decreto 903/2025
-
Epiforward 2026 arranca en Almería como el gran proyecto de referencia
-
Jornada sobre epilepsia en el Parlamento Europeo liderada por la FEDE
Noticias relacionadas
Entrevista a la Dra. Mar Carreño en Isalud
El medio iSalud ha publicado una interesante entrevista a la...
Leer másGuía de Recomendaciones Prácticas en Enfermería en Epilepsia
El Consejo General de Enfermería ha publicado la primera Guía...
Leer másEpiforward26 Tutela, curatela y patrimonio protegido
Ponencia centrada en temas legales de interés para todos los...
Leer más